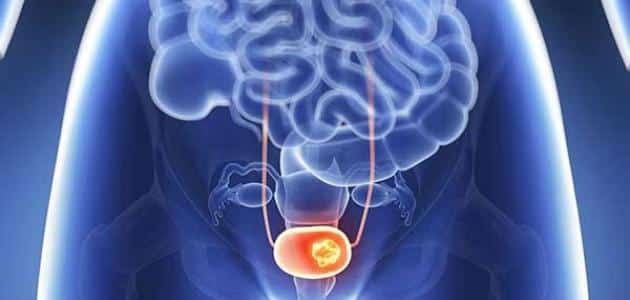
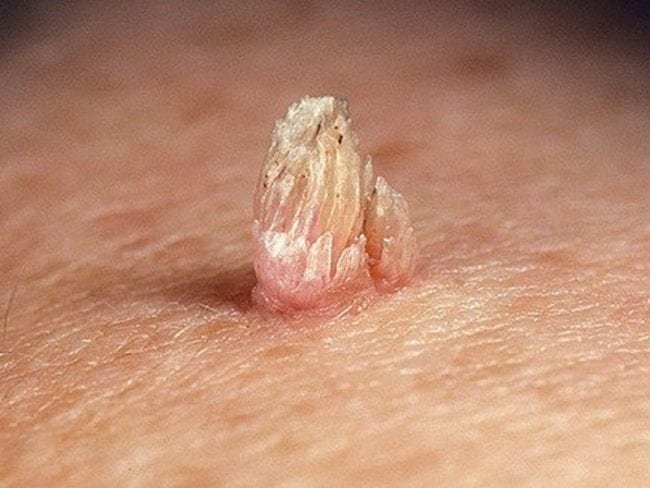
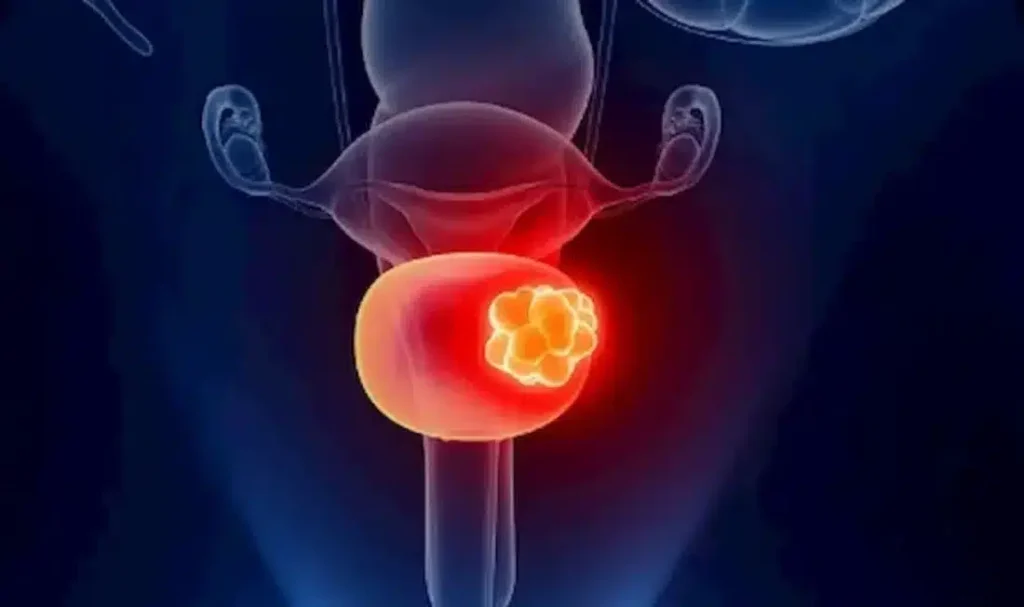
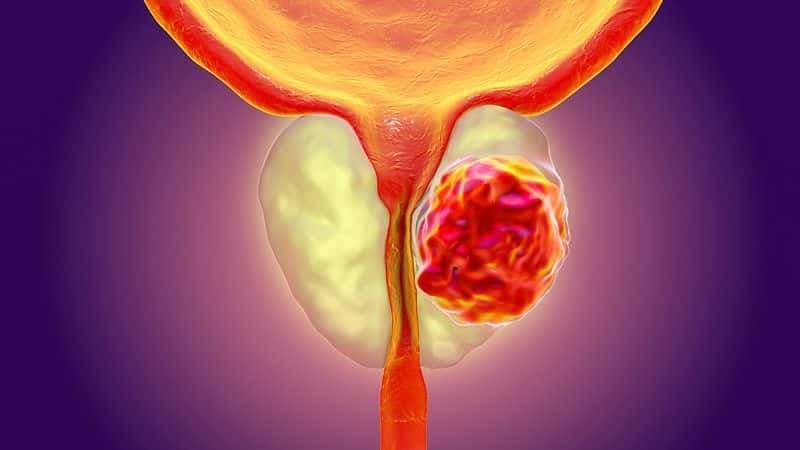
فايروس الثألول الحليمي HPV تطورات حديثة في أسبابه وتشخيصه وعلاجه والوقاية منه فيروس الثألول البشري (HPV) هو من الفيروسات التي تعود إلى مجموعة الـ (PAPOVA) وإن هذا الفيروس والذي يحتوي على الـ (DNA) ينتشر بواسطة التلامس بين بشرة وأخرى وخاصة أثناء المداعبة أو الممارسة الجنسية أياً كان نوعها، حيث تنتقل هذه جنسياً، وقد أثبتت الإحصائيات العالمية إصابة ثلاثون مليون شخص سنوياً في جميع أنحاء العالم بهذا الفيروس في المنطقة الجنسية لوحدها، وتحدث سنوياً ستة ملايين إصابة جديدة بهذا الفيروس في الولايات المتحدة الأمريكية وثمانمائة ألف إصابة في أوروبا، وإن نسبة إنتشار الإصابة بهذا الفيروس سنوياً عند النساء في جميع الأعمار (%26.8) بينما ترتفع نسبة إنتشار الإصابة سنوياً عند النساء ما بين سن العشرين والأربعة والعشرون إلى (%44.8). هنالك مائة نوع من هذا الفيروس، وإن الإصابة بالنوعين (11، 6) هي الأكثر انتشاراً وهي من غير المكونات للأورام وتعتبر من الفيروسات البشرية الحليمية ذات الخطورة الواطئة، وتحدث الإصابة بهذا الثألول البشري الحليمي في المنطقة الجنسية وكذلك في الجهاز التنفسي أيضاً، أما الإصابة بالفيروسات البشرية الحليمية ذات الخطورة العالية تكون بسبب الإصابة بالنوعين (16، 18) إضافة إلى الأنواع (31,33,35,39,45,51,52,56,58,66,68,69,73,82)، وأن وجودها شُخِّص في خلايا الأورام الخبيثة عند المرأة في عنق الرحم أو المهبل أو الفرج وهذا الأخير يشمل (الشفرين، والشفرين الكبير والصغير، وقنة العانة والبظر والعجان ودهليز المهبل)، مع العلم بأن الإصابة بهذين النوعين (16، 18) قد تؤدي إلى تكوّن سرطان عنق الرحم بنسبة 70%، وأن إثني عشر ألف إصابة جديدة بهذا السرطان من جراء الإصابة بهذين النوعين من الفيروس تشخص سنوياً في الولايات المتحدة الأمريكية، وأنه للأسف الشديد يتوفى أربعة آلاف إمرأة مصابة سنوياً من جراء ذلك، مع العلم بأن الإصابة بسرطان القضيب عند الرجل، والإصابة بسرطان المخرج عند الرجل والمرأة قد تسببها الإصابة بهذين النوعين من الفيروس (16، 18) أيضاً وكذلك قد تسببها الأنواع الأخرى ذات الخطورة العالية والمذكورة سابقاً. عوامل الخطورة: إن هنالك أسباباً تؤدي كعوامل خطورة إلى الإصابة بهذا الفيروس في حالة إصابة الشريك الجنسي بها وهي: الممارسة الجنسية بدون واقي. تناول المرأة لأدوية منع الحمل. التدخين: حديثاً دلت البحوث والدراسات الإكلينيكية بأن من أحد هذه العوامل المؤدية إلى الإصابة بهذا الفيروس هو التدخين، وذلك لأنه يؤدي إلى إرتفاع في نسبة الإختلالات النسيجية في المنطقة الجنسية ومن ثم إلى الإصابة بالأورام الخبيثة في الأعضاء التناسلية عند الرجل والمرأة. الكبت المناعي الإصابة بالأمراض المنتقلة جنسياً (STD). تعدد الشركاء الجنسيين. الأعراض : أكثر هذه الإصابات قد تكون بدون أعراض ولكن قد يسبب هذا الثألول عند بعض المصابين أوجاعاً، أو حرقة، أو حكة، أو نزيف موضعي في منطقة الإصابة بالثألول نفسه. هنالك أعراض قد تشكو منها النساء المصابات بهذا الفيروس وبصورة خاصة الحكة المهبلية أو الإفرازات الموجعة، ولكن عامة تكون الأعراض عند المرضى المصابين بثألول هذا الفيروس هو ظهور أورام ثألولية حليمية في المنطقة التناسلية أو الجنسية، و تكون مبدئياً عبارة عن ورم ثألولي صغير ينتشر عند الرجل في منطقة الصفن، أو العجان، أو في جسم القضيب، أو في فتحة الإحليل الخارجية، وينتشر عند المرأة في منطقة الفرج (الشفر الكبير أو الصغير) أو المهبل أو عنق الرحم. أما فترة كمون العدوى لهذا الفيروس (وهي الفترة الزمنية من أول يوم الإصابة به إلى ظهور الأعراض المرضية ومن ضمنها الثألول في المنطقة التناسلية أو الجنسية وإنها قد تمتد من ثلاثة أسابيع إلى ثمانية أشهر التشخيص: الفحص السريري لهذا المرض الفيروسي يبدأ عادة بفحص المنطقة الجنسية والتناسلية والبحث عن الأورام الثألوثية الحليمية المظهر بواسطة العدسة المكبرة (x5) ولتشخيص نوع الثألول ودرجة خطورته مختبرياً فإنه يتم حديثاً بواسطة مسحة تؤخذ من سطح الثألول لتشخيص نوع تسلسل الحمض النووي الخاص بنوع الفيروس البشري الحليمي ودرجة خطورته وذلك بطريقة التفاعل التسلسلي البوليمرازي. (PCR) العلاج أظهرت وأثبتت نتائج بحوثية وإكلينيكية للأمراض الوبائية العالمية بأن هنالك عامل مشترك بين الإصابة بهذا الفيروس ذي النوع (16,18) وإصابة الشريكة الجنسية (الزوجة) بسرطان عنق الرحم؛ وبما أن هذا الفيروس (HPV) هو من أكثر الأمراض الجنسية انتشاراً عند الرجل والمرأة، وفي نفس الوقت نسبة تواجده العالية في حالة الإصابة في داخل الخلايا الظهارية الفوسيفسائية في المنطقة الجنسية، فإنه محتملٌ أيضاً أن يتعرض الرجل المصاب بهذا الفيروس إلى الإصابة بسرطان القضيب أو سرطان الإحليل، والمرأة المصابة تتعرض علاوةً إلى الإصابة بسرطان عنق الرحم إلى سرطان المهبل، أو سرطان الفرج، أما التعرض إلى إصابة المخرج بالسرطان فإنه يكون بسبب عدم الخضوع إلى العلاج مبكراً لقلع الثألول والخضوع إلى الوقاية من الفيروس هذا بواسطة التلقيح ضد هذه الإصابة أو تكرارها. أما العلاج الحديث والفعال في الوقت الحاضر فهو قلع الثألول بالليزر تحت التخدير الموضعي منذ سنوات قليلة استطعنا عالمياً ومحلياً -والحمد لله- من إستئصال هذا الثألول والأورام الناتجة عن ذلك بواسطة تبخيرها بشعاع الليزر وبنسبة نجاح تقدر بـ 72%، وتكون نسبة نموه ورجوعه مرة أخرى بنسبة 28%، وهنالك دراسات إكلينيكية حديثة تدل على نجاح العلاج الموضعي في حالة رجوع الإصابة بالثألول رغم استئصاله بالليزر وخاصة عند النساء. وأكثرها استعمالاً في الوقت الحاضر هو مرهم أميكيمود (Imiquimod) حيث يؤدي هذا الدواء إلى تكييف خلوي في داخل الفيروس البشري الحليمي مؤدياً إلى إفراز مادة متحركة (السيتوكين) في داخل الخلية مخفضةً بذلك تكاثر الفيروس في داخلها حيث يقضى عليه بعد ذلك، وتكون نسبة الشفاء عند المرأة 77% وعند الرجل 40%، أما المرهم الآخر والمسمى بالسيانيتشين (Sinecatechins) فهو عبارة عن مركب متكون من مضاد أكسدي ومضاد فيروسي يؤدي استعماله إلى تفعيل المناعة الخلوية الذاتية ومن ثم القضاء على الفيروس، أما نسبة الشفاء فتكون 52%. أما اللقاحان الجديدان فلهما كفاءة رباعية للتطعيم ضد هذه الفيروسات حيث تحتوي هذه على البروتين (L1) وهو أكبر البروتينات القفيصية لهذا الفيروس حيث يصنع هذا تكنولوجياً بطريقة التأشيب للحمض النووي الريبي للحصول على أجزاء مشابهة للفيروس من خلال معاملته بهذه الطريقة التأشيبية لتكوين الجسيم الحموي المشابه للفيروس الحليمي ليكون ذا كفاءة رباعية تطعيمية ضد الفيروس، واللقاح الأول يسمى تجارياً بالغاردسيل (Gardasil)، ويوقي هذا التطعيم بحوثياً وإكلينيكياً من الإصابة بالفيروس الحليمي ذي النوع (6,11,16,18)، ويوقي كذلك متبادلاً بنسبة 40% من الإصابة بالأنواع (31,33,35,39,45,51,56,58,59) وأن فعالية هذا اللقاح الوقائية ضد رجوع الإصابة بهذه الأنواع من الفيروسات البشرية الحليمية قد تستمر إلى ست سنوات، أما اللقاح الثاني والجديد فيسمى تجارياً بالسيرفاريكس (Cervarix) فقد أثبتت وقائيته ضد الفيروس الحليمي المسبب لسرطان عنق الرحم ذي الأنواع (16,18,31,45)، ويتم التلقيح لهذين النوعين من اللقاح بحقنهن في عضلة الفخذ أو الكتف، والتلقيح هذا يتم بفترات منفصلة عن بعضها البعض وفي خلال ثلاث فترات حيث يبدأ التلقيح بالغاردسيل بعد العلاج مباشرةً وبعد شهرين وستة أشهر، أما اللقاح بالسيرفاريكس فيبدأ التلقيح أيضاً بعد العلاج مباشرةً،