فيروس الورم الحليمي البشري (HPV) لدى الرجل و المرأة
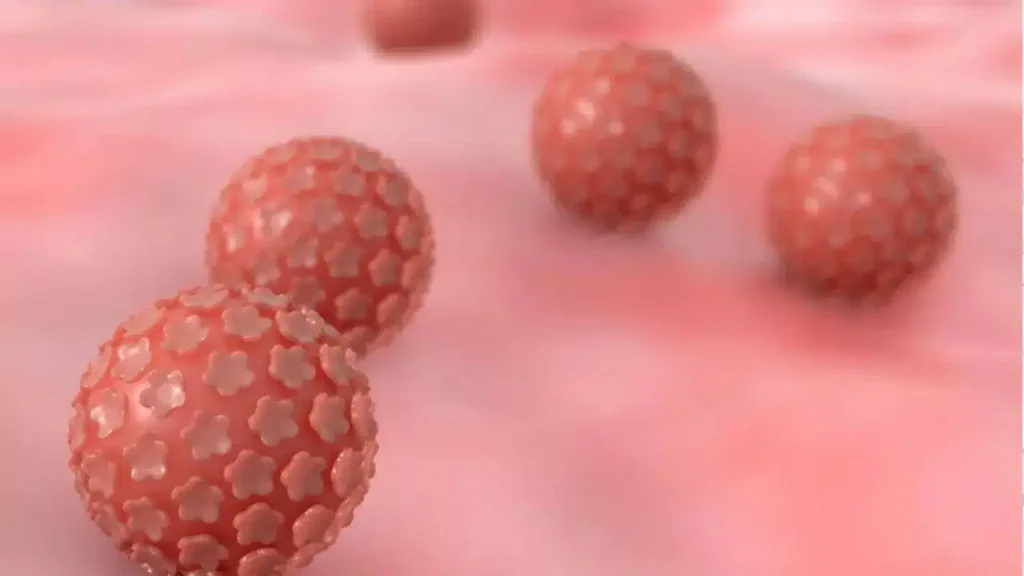
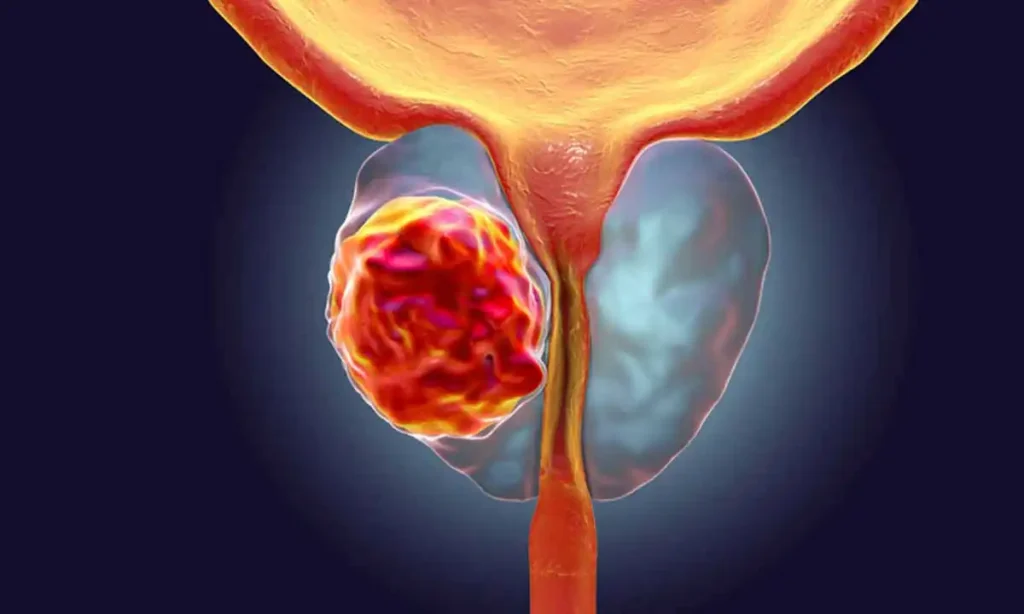
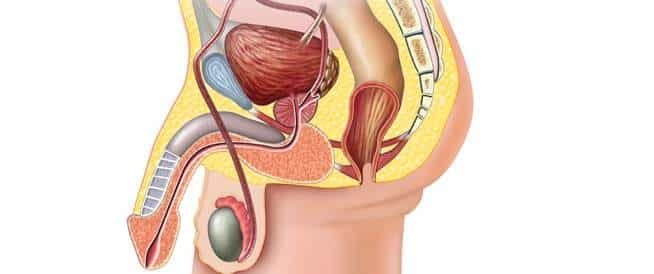
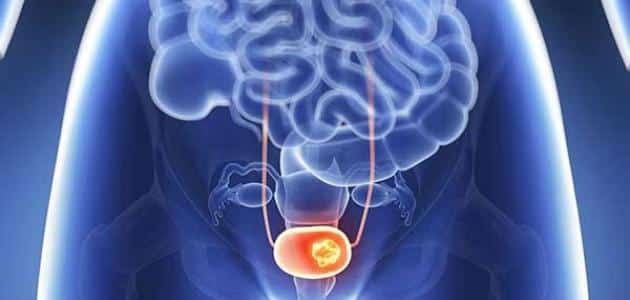
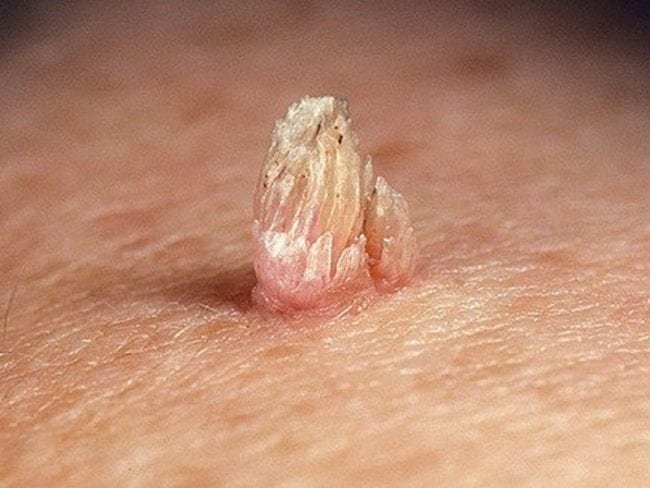
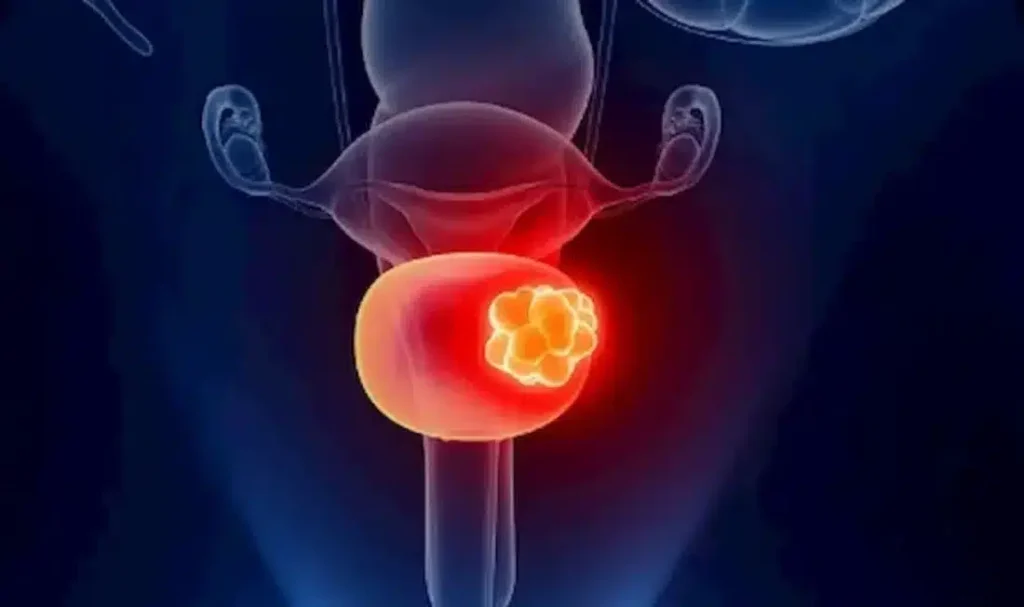
تعتبر السرطانات التي يسببها فيروس الورم الحليمي البشري مشكلة آخذة في الازدياد لدى الرجال، علاوة على الإصابة بأمراض سرطانية أخرى مرتبطة بهذا الفيروس والمستمرة في الإنتشار، ولذلك يجب بذل كل الجهود لمنع إنتشار الإصابة به بثلاث خطوات ]التوعية الوقائية (الجنس الآمن) والفحص المبكر لتشخيص الفيروس والتطعيم بعد إستئصال ثألول الورم الحليمي (HPV)[ [1]. اليوم العالمي للتوعية بفيروس الورم الحليمي البشري HPV في 4 مارس، هدفه حملة 2022 هو القلق بإرتفاع الإصابة بسرطاناته لدى الرجل والمرأة وترتكز هذه الحملة على الثلاث خطوات المذكورة أعلاه والتي من شأنها أن تساعد في القضاء على السرطانات لدى الرجل والمرأة التي يسببها الإصابة بفيروس الورم الحليمي البشري. وللأسف الشديد في حين أن معدل الإصابة بسرطان عنق الرحم الذي سببه هذا الفيروس قد بدأ بالإنخفاض بنسبة 1٪ سنويًا خلال العقدين الماضيين، أثبتت الدراسات الإحصائية والإكلينيكية الحديثة بإرتفاع إصابة 60.000 رجل سنويا بسرطانات في المنطقة الجنسية التي يسببها فيروس الورم الحليمي البشري، وذلك لأن التطعيم لدى الجنسين كان للأسف خارج نطاق البحوث والدراسات الإكلينيكية لفترات طويلة، مما أدى إلى إعاقة الرجال والنساء من الحصول على حماية مناعية عالية التغطية [2]. الدراسات الإكلينيكية والبحوثية الحديثة دلت على زيادة سنوية عامة بهذه السرطانات المرتبطة بفيروس الورم الحليمي البشري وخاصة سرطان القضيب التي تم تشخيصه في السنوات الأخيرة وكان سببه الرئيسي الإصابة بهذا الفيروس [1،3،4]. وكذلك أشارت الدراسات الإكلينيكية الحديثة بأن سرطان القضيب كان أكثر انتشارًا في البلدان ذات الدخل المنخفض (العديد منها في أفريقيا جنوب الصحراء الكبرى وأمريكا اللاتينية) [4،5]، وقد تم الإبلاغ عن إصابات بالسرطان هذا بنسبة عالية وخاصة بعد الإصابة بفيروس الورم الحليمي البشري ذو النوع 16 و 18 و 31 و 33 وخاصة حالات الإصابة بسرطان الخلايا الحرشفية القضيبية (SCC)، وتقدرالإصابة بواحد من كل اثنين إصابة بسرطان القضيب على مستوى العالم بسبب فيروس الورم الحليمي البشري [5،6]. تواصل مع الدكتور عبر الواتساباتصل بالدكتور الآن توجد حوالي المئة نوع من فيروس الورم الحليمي البشري HPV، ولكن أكثر من 40 نوعا قد تنقل جنسيا. النوع 6 و11 هي الأكثر إنتشارا وبنسبة إصابة تصل إلى 90% في المنطقة الجنسية والشرجية ويعتبر هذان النوعان من الفيروسات الحليمية ذو الخطورة الواطئة ومن غير المكونات للأورام الخبيثة السرطانية، ولكن النوع 16 و18 فهما نوعان ذو الخطورة العالية ويصيبان المنطقة الجنسية والشرجية والمهبل والذكر عند الرجل وقد تؤدي إلى السرطان بنسبة عالية إذا لم يعالج. الدراسات الكلينيكية تدل على أن 50% من الأشخاص ذوي الفعالية الجنسية سيصابون على الأقل مرة واحدة في حياتهم بهذا الفيروس وتقريبا 70% من هذه الإصابات الفيروسية الحليمية تختفي تلقائيا من جسم المصاب خلال سنة واحدة و90% خلال سنتين. الإنتقال لهذا الفيروس قد يحدث من أشخاص مصابون بدون أعراض جلدية لهذا الفيروس كالثألول أو حبوب صغيرة حمراء أو ينتقل من بين النساء المصابات بهذا الفيروس وبدون أعراض جلدية وتكون نسبة إنتشاره مابين 2-44% أومن بين الرجال المصابون بذلك وتكون نسبة إنتشارة وبدون أعراض جلدية بنسبة 2.3-34%. تبدأ الإصابة بالطبقة الجلدية للخلايا القاعدية ومن ثم تحفز هذه الإصابة بتكاثر خلايا الظهارية وقد يصيب الثألول فتحة المجرى البولي الخارجية مسببا أعراض كالحرقة في البول ودم في البول وصعوبة بالتبول. ومن الجدير بالعلم فإن فيروس الثألول البشري (HPV) هو من الفيروسات التي تعود إلى مجموعة الـ (PAPOVA) وإن هذا الفيروس والذي يحتوي على الـ (DNA) ينتشر بواسطة التلامس بين بشرة وأخرى وخاصة أثناء المداعبة الجنسية أو أثناء الممارسة الجنسية أياً كان نوعها، حيث تنتقل هذه جنسياً فقط، وقد أثبتت الإحصائيات العالمية إصابة ثلاثون مليون شخص سنوياً في جميع أنحاء العالم بهذا الفيروس في المنطقة الجنسية لوحدها، ويشخص سنوياً ستة ملايين إصابة جديدة بهذا الفيروس في الولايات المتحدة الأمريكية وثمانمائة ألف إصابة في أوروبا، وإن نسبة تشخيص الإصابة بهذا الفيروس سنوياً عند النساء في جميع الأعمار (%26.8) بينما ترتفع نسبة تشخيص الإصابة سنوياً عند النساء ما بين سن العشرين والأربعة والعشرون إلى (%44.8). الإصابة بالنوعين (11، 6) هي الأكثر انتشاراً وهي من غير المكونات للأورام وتعتبر من الفيروسات البشرية الحليمية ذات الخطورة الواطئة، وتحدث الإصابة بهذا الثألول البشري الحليمي في المنطقة الجنسية وكذلك في الجهاز التنفسي أيضاً، أما الإصابة بالفيروسات البشرية الحليمية ذات الخطورة العالية تكون بسبب الإصابة وبصورة خاصة بالنوعين (16، 18) إضافة إلى الأنواع (31,33,35,39,45,51,52,56,58,66,68,69,73,82)، وأن وجودها شُخِّص في خلايا الأورام الخبيثة لدى المرأة المصابة به في عنق الرحم أو المهبل أو الفرج وهذا الأخير يشمل (الشفرين الكبيرين والصغيرين، وقنة العانة والبظر والعجان ودهليز المهبل)، مع العلم بأن الإصابة بهذين النوعين (16، 18) قد تؤدي إلى تكوّن سرطان عنق الرحم بنسبة 70%، وأن إثني عشر ألف (12.000) إصابة جديدة بهذا السرطان من جراء الإصابة بهذين النوعين من الفيروس تشخص سنوياً في الولايات المتحدة الأمريكية، وأنه للأسف الشديد يتوفى أربعة آلاف (4.000) إمرأة مصابة سنوياً من جراء ذلك، مع العلم بأن الإصابة بسرطان القضيب عند الرجل، والإصابة بسرطان المخرج عند الرجل والمرأة قد تسببها الإصابة بهذين النوعين من الفيروس (16، 18) أيضاً وكذلك قد تسببها الأنواع الأخرى ذات الخطورة العالية والمذكورة مقدماً. تحدث الإصابة عدوائيا بالفيروس من النوعان ( 6،11 ) أو النوعان ( 16،18 ) أو الأنواع الأخرى المذكورة مقدماً وتسبب تكون ونمو الثألول في المنطقة الجنسية الخارجية بعد تعرض الشخص الى خدش مجهري أثناء العملية الجنسية مهيئا ومؤديا الى توغل الفيروس في داخل خلايا المنطقة الجنسية، وقد شخص وجود هذا الفيروس بعد الإصابة به في عنق الرحم، أو المهبل، أو الإحليل، أو المخرج أو في الأغشية المخاطية في الفم والأنف، أما الإصابة في ثالول المخرج فترجع إلى الإصابة عن طريق المارسة الجنسية المخرجية، أما الاصابة بالثألول خارج المخرج فإنه قد يكون من جراء الاحتكاك بجلد الشريك الجنسي المصاب بهذا الفيروس. أكثر هذه الإصابات قد تكون بدون أعراض ولكن قد يسبب هذا الثألول عند بعض المصابين أوجاعاً، أو حرقة، أو حكة، أو نزيف موضعي في منطقة الإصابة بالثألول نفسه. هنالك أعراض قد تشكو منها النساء المصابات بهذا الفيروس وبصورة خاصة الحكة المهبلية أو الإفرازات الموجعة، ولكن عامة تكون الأعراض عند المرضى المصابين بثألول هذا الفيروس هو ظهور أورام ثألولية حليمية في المنطقة التناسلية أو الجنسية، و تكون مبدئياً عبارة عن ورم ثألولي صغير ينتشر عند الرجل في منطقة الصفن، أو العجان، أو في جسم القضيب، أو في فتحة الإحليل الخارجية، وينتشر عند المرأة في منطقة الفرج (الشفرين الكبيرين أو الصغيرين) أو المهبل أو عنق الرحم. أما فترة كمون العدوى لهذا الفيروس (وهي الفترة الزمنية من أول يوم الإصابة به إلى ظهور الأعراض المرضية ومن ضمنها الثألول في المنطقة التناسلية أو الجنسية وإنها قد تمتد من ثلاثة أسابيع إلى ثمانية أشهر. الفحص السريري لهذا المرض الفيروسي يبدأ
فيروس الورم الحليمي البشري (HPV) لدى الرجل و المرأة قراءة المزيد »