إلتهابات المثانة المتكررة عند النساء وعلاقتها بالمثانة العصبية، تشخيصها وعلاجها الحديث
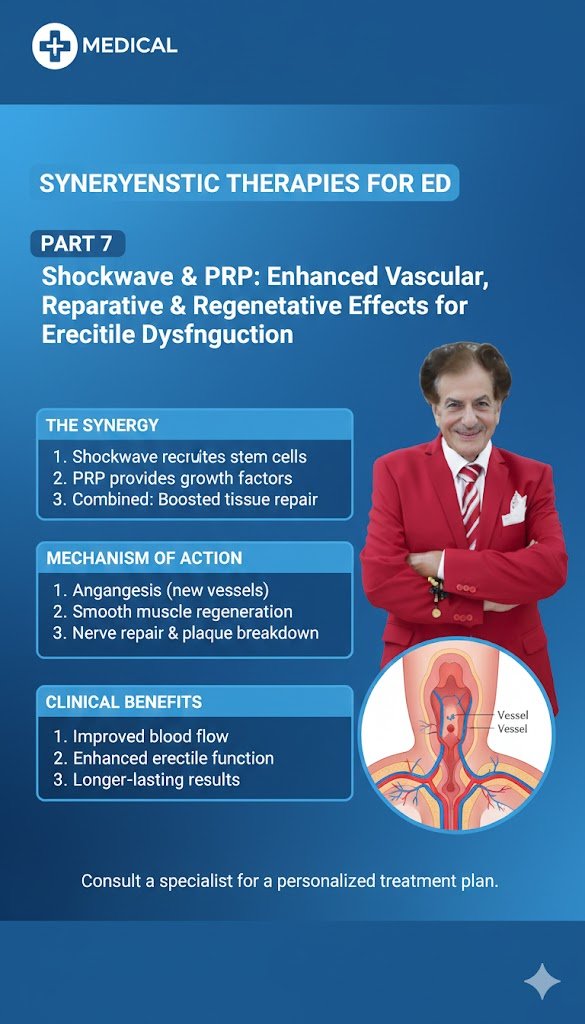
إلتهابات المثانة المتكررة عند النساء وعلاقتها بالمثانة العصبية، تشخيصها وعلاجها الحديث البروفيسور الدكتور سمير أحمد السامرائي أمراض المثانة لدى النساء كإلتهاباتها الحادة والمزمنة و المثانة العصبية (المثانة الفائقة الفعالية) والسلس البولي الإلحاحي و الجهدي و أمراضها الخلقية المكتسبة والتضيقية وأوجاع الحوض وجميع إلتهابات المسالك البولية لدى الرجل وخاصة إلتهابات البروستاتا الحادة والمزمنة تؤدي إلى أعراض المسالك البولية السفلية،ويصاب بذلك 15-60% من الرجال مافوق ال40 عاما و 16-53% من النساء. لدى النساء والرجال يحدث تهيج مفاجئ في المثانة والإحليل والبروستاتا كالتردد البولي والإلحاحي والحرقة أثناء التبول وهذه أعراض يمكن أن تترافق مع إلتهابات حادة جرثومية أوعدوى حادة منقولة جنسيا.أكثر الجراثيم تخترق المسالك البولية عن طريق المستودع الجرثومي في الأمعاء وتكون الإصابة تصاعديا مرورا من الإحليل إلى المثانة،مع العلم بأن قابلية الإصابة بهذه الجراثيم لدى المرأة في مدخل المهبل وفي الخلايا الغشائية المبطنة للمهبل والإحليل أوحول القلفة يلعب دورا أساسيا في الإصابة التصاعدية بهذه الجراثيم،وتحدث اللإصابة أيضا في حالة حدوث تلوث العجان بالغائط، وعندما تستمر هذه الأعراض بالرغم من العلاج بالمضادات الحيوية فإن وجود إصابة بالكائنات غير النمطية يكون السبب الرئيسي ليس فقط إلتهاب البروستاتا أوالإحليل أو المثانة عند الرجل وإنما أيضا سببها إلتهاب المثانة أو المهبل أوعنق الرحم عند المرأة والذي قد يؤدي إلى إلتهاب بطانة الرحم ومرض إلتهاب الحوض والعقم لدى الجنسين [1,2]. الإصابة باليوريابلازما يورياليتيكوم يكون مرتبط بإلتهابات البروستاتا والإحليل عند الرجال،بينما الإصابة باليوريابلازما بارفم منتشر بشكل كبيرعند النساء ومرتبط بإلتهابات المثانة والإحليل لديهن. اليوريابلازما والميكوبلازما تعد من الإصابات الشائعة في الجهاز البولي التناسلي، ويكون المعيارالذهبي لتشخيص هذه الجراثيم الاختبار السريري القائم على تفاعل البوليميراز المتسلسل السريع،والذي يؤدي بشكل أفضل للكشف عن جميع هذه الأنواع من الجراثيم. للمضادات الحيوية خصائص مضادة للالتهابات يمكن أن تخفف الأعراض غير المعدية وقد تكون هذه الأعراض محدودة ذاتيًا وتختفي بغض النظرعن العلاج بالمضادات الحيوية، وأيضا قد تكون الأعراض التي يشكون منها هؤلاء المرضى لها علاقة بعدوى حقيقية تتواجد مع الإصابة بعدوى اليوريابلازما أو الميكوبلازما أو يشكون من تغيرات في بيئة المنطقة الجنسية أو كذلك إرتفاع في التفاعل البولي الهيدروجيني (PH) مع خلل وظيفي في الغشاء المخاطي في المثانة والمهبل والإحليل [3].يتم تشخيص الإصابة بالجراثيم أو بالميكوبلازما هومينيس والذي يكون منتشرا لدى النساء المصابات بالتهاب المهبل الجرثومي وحين تعالج هذه النساء بمضادات الفطريات كالميترونيدازول يتم غالبا التخلص من هذه الميكوبلازما وفي نفس الوقت التخلص من جرثوم الغاردينيلا المهبلي وتشخص هذه المتفطرة البشرية بشكل واسع مع عدوى المشعرات المهبلية تريشوموناس والتي تسبب أيضًا التهاب الإحليل وآلام في الجهاز البولي والتناسلي وتتعايش كثيرًا مع اليوريابلازما [3] وتعالج بواسطة أنظمة المضادات الحيوية المماثلة [4] ، وتشير هذه النتائج إلى أن الميكوبلازما قد تنمو بشكل تآزري أو تتكاثر في البيئات التي تصبح عدوائية بسبب أمراض في المنطقة التناسلية والجنسية الأخرى. أولوية علاج هذه الإلتهابات الجرثومية في المسالك البولية السفلى والمنطقة الجنسية والتناسلية لدى المرأة والرجل وأعراضها هو النهج المتبع والأكثر انتشارًا والأول بشكل عام بتعديل السلوك ونمط الحياة الذي يتبعه العلاج الطبي،بما في ذلك مضادات الألفا أدرينالين،ومثبطات إنزيمات الألفا ريدوكتاز الخامس ومثبطات الفوسفوديستراز الخامس الانتقائية،وكذلك مناهضات بيتا أدرينارك الثالث،ومضادات الموسكارين،والتي قد تستخدم وحدها،أو مركبة للاستفادة من عمل آلياتها المختلفة. أما علاج الالتهابات المذكورة آنفا فانه يرتكز على العلاج بالمضادات الحيوية الفعالة ضد الجرثوم المشخص بواسطة ال PCR أو مزرعة البول. أما العلاج الدوائي للمثانة ذو الفعالية العالية والسلس الإلحاحي قد شهد تطورات كبيرة في السنوات الأخيرة،وقد أوصت بقوة الجمعية الأوروبية لأمراض المسالك البولية على إستخدام مناهض مستقبلات الأدرينالين بيتا الثالث،وإستخدام مضادات الموسكارين،كذلك حقن التوكسين العصبي (بوتوكس أ) في عضلة المثانة ليكبت الناقل العصبي المتواجد في غشاء وعضلة المثانة في حالة عدم الإستجابة الدوائية المذكورة آنفا ويشفى المريض من هذا الداء بعون الله تعالى. فهمنا الحالي لمخاطر العلاج المتكرر وطويل الأمد بالمضادات الحيوية يتطلب نهجًا أكثر استهدافًا لاستخدام هذه المضادات وخاصة لفترة طويلة وممددة تؤدي إلى مخاطر كثيرة كزيادة معدلات العدوى المتكررة ومقاومة المضادات الحيوية المتعددة والإسهال المرتبط بالمضادات الحيوية،وكذلك التهاب القولون والحساسية.وقد يعطل العلاج بالمضادات الحيوية الميكروبيوم البولي والتناسلي ويؤدي لدى المرأة والرجل سوية إلى تفاقم الأعراض البولية على المدى الطويل [5,6]. REFERENCES: (1): Potts JM, Ward AM and Rackely RR: Association of chronic urinary symptoms in women and Ureaplasma urealyticum. Urology 2000; 55: 486. (2): Jensen JS, Cusini M, Gomberg M et al: 2016 European guidline On Mycoplasma genitalium infections. J Eur Acad Dermatol Venereol 2016; 30: 1650. (3): Fiori PL, Diaz N, Cocco AR et al: Association of Trichomonas vaginalis with its symbiont Mycoplasma hominis synergistically upregulates the in vitro proinflammatory response of human monocytes. Sex Transm Infect 2013; 89: 449. (4): Denks K, Spaeth EL, Joers K et al: Coinfection of Chlamydia trachomatis, Ureaplasma urealyticum and human papillomavirus among patients attending STD clinics in Estonia. Scand J Infect Dis 2007; 39: 714. (5): Gupta K. Hooton TM, Naber KG et al: International clinical practice guidelines for the treatment of acute uncomplicated cystitis. (6): Sniffen JC: Reducing collateral damage associated with antibiotic treatment do less harm. Clin Interfect Dis. Suppl. 2015: 60: S65. بيانات المؤلف: البروفيسور الدكتور سمير السامرائي المدير الطبي لمركز البروفيسور السامرائي الطبي مدينة دبي الطبية، مجمع الرازي الطبي 64، المبنى د، الطابق 2، العيادة 2018 الإيميل: semiralsamarrai@hotmail.com