أفضل طبيب لعلاج التهابات المسالك البولية وحصوات الكلى
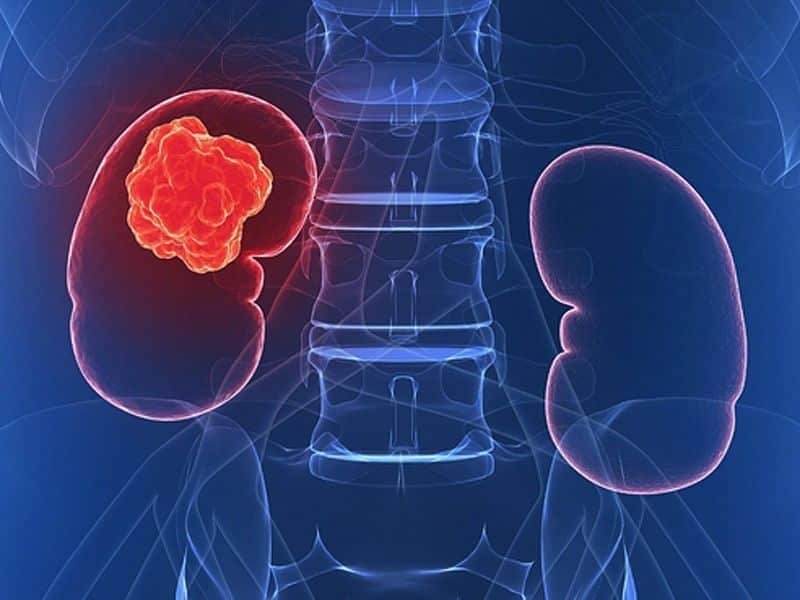
أفضل طبيب لعلاج التهابات المسالك البولية وحصوات الكلى أفضل طبيب لعلاج التهابات المسالك البولية وحصوات الكلى مقدمة عن أمراض المسالك البولية تُعد أمراض المسالك البولية من القضايا الصحية المهمة التي تؤثر على ملايين الأشخاص حول العالم. تشمل هذه الأمراض مجموعة متنوعة من الحالات التي تصيب الأجزاء المختلفة من الجهاز البولي، مثل الكلى والمثانة والحالب، وتتراوح من التهابات بسيطة إلى حالات أكثر تعقيدًا مثل السرطان أو الفشل الكلوي. تعريف أمراض المسالك البولية أمراض المسالك البولية تشير إلى أي حالة تؤثر على الجهاز البولي، والذي يتكون من الكلى، الحالبين، المثانة، والإحليل. تتضمن هذه الأمراض: التهابات المسالك البولية (UTIs): وهي عدوى تصيب أجزاء مختلفة من الجهاز البولي، ويمكن أن تسبب أعراضًا مؤلمة مثل الحرق أثناء التبول وكثرة الحاجة للتبول. حصوات الكلى: تتكون هذه الحصوات من ترسبات معدنية في الكلى ويمكن أن تؤدي إلى آلام شديدة إذا تحركت إلى الحالب. تضخم البروستاتا الحميد: حالة شائعة بين الرجال المسنين تؤدي إلى صعوبة في التبول. سرطان الكلى والمثانة: يعتبر من الحالات الأكثر خطورة التي تحتاج إلى تشخيص وعلاج مبكر. أهمية دراسة العلاقات بين الأمراض تعتبر دراسة العلاقات بين أمراض المسالك البولية والأمراض الأخرى أمرًا بالغ الأهمية لأسباب عدة: الكشف المبكر: فهم الروابط بين الأمراض يساعد الأطباء في تحديد المخاطر المحتملة وتحسين أساليب التشخيص والعلاج. على سبيل المثال، يمكن أن تؤدي مشاكل مثل السكري وارتفاع ضغط الدم إلى تأثيرات سلبية على صحة المسالك البولية. توجيه استراتيجيات العلاج: معرفة كيف تؤثر أمراض معينة على المسالك البولية يمكن أن يساعد في تخصيص خطط العلاج وتوفير الرعاية المناسبة للمرضى. تحسين الوقاية: من خلال التعرف على عوامل الخطر المشتركة بين الأمراض، يمكن تطوير استراتيجيات وقائية شاملة لتحسين صحة المرضى بشكل عام. تسهيل البحث العلمي: دراسة العلاقات بين الأمراض تعزز من فرص البحث العلمي وتفتح آفاق جديدة لفهم الأمراض بشكل أعمق. الخلاصة إن فهم أمراض المسالك البولية وعلاقتها بالأمراض الأخرى يسهم في تحسين الرعاية الصحية وتعزيز جودة الحياة للمرضى. يتطلب ذلك تعاونًا بين الأطباء والباحثين والمجتمع بشكل عام من أجل تعزيز الوعي والوقاية. أمراض المسالك البولية الشائعة تتضمن أمراض المسالك البولية مجموعة من الحالات الصحية التي يمكن أن تؤثر بشكل كبير على نوعية حياة الأفراد. فيما يلي أبرز الأمراض الشائعة في هذا المجال: 1. التهابات المسالك البولية (UTIs) تُعتبر التهابات المسالك البولية من أكثر الحالات شيوعًا، حيث تصيب أجزاء مختلفة من الجهاز البولي. تشمل أعراضها: ألم أو حرقان أثناء التبول: من الأعراض الأكثر شيوعًا، وقد يشعر المريض بالحاجة الملحة للتبول بشكل متكرر. بول عكر أو مائل للدم: قد يتغير لون البول ويظهر به رائحة كريهة. ألم في أسفل البطن أو الظهر: يمكن أن يعاني المريض من ألم في المنطقة السفلى من البطن أو أسفل الظهر. تعتبر النساء أكثر عرضة للإصابة بهذه الالتهابات مقارنة بالرجال، ويُعزى ذلك إلى تش Anatomy الجهاز البولي. 2. حصوات الكلى حصوات الكلى هي كتل صلبة تتكون من مواد مثل الكالسيوم أو الأوكسالات التي تتجمع في الكلى. يمكن أن تؤدي إلى: آلام شديدة: قد يشعر المريض بألم شديد في منطقة الكلى أو في أسفل الظهر، خاصةً إذا تحركت الحصوات إلى الحالب. غثيان وقيء: في بعض الأحيان، يمكن أن تتسبب حصوات الكلى في الشعور بالغثيان والقيء. تكرار التبول أو صعوبة التبول: قد يعاني المرضى من مشكلات في التبول. تتطلب الحصوات الكبيرة غالبًا تدخلاً طبيًا، سواء عن طريق تفتيتها أو إزالتها جراحيًا. 3. تضخم البروستاتا تضخم البروستاتا الحميد هو حالة شائعة بين الرجال، خاصةً مع تقدم العمر. تشمل أعراضه: صعوبة في التبول: يعاني المرضى من صعوبة في بدء التبول أو ضعف تدفق البول. تكرار التبول: قد يضطر المرضى إلى التبول كثيرًا، خاصةً في الليل. الشعور بعدم تفريغ المثانة بالكامل: يمكن أن يشعر المريض بأنه لا يستطيع تفريغ المثانة تمامًا. تتطلب هذه الحالة تقييمًا طبيًا، وقد يُوصى بالعلاج بالأدوية أو الإجراءات الجراحية في بعض الحالات. 4. سرطان الكلى والمثانة يُعتبر سرطان الكلى والمثانة من الحالات الخطيرة التي تحتاج إلى تشخيص وعلاج مبكر. تشمل أعراضه: وجود دم في البول: يعتبر هذا العرض من الأعراض البارزة التي تتطلب مراجعة طبية فورية. آلام في الظهر أو الجانب: قد يشعر المريض بألم مستمر في منطقة الكلى أو الظهر. تغيرات في نمط التبول: مثل زيادة الحاجة للتبول أو صعوبة التبول. يتطلب الكشف المبكر عن هذه الأورام فحوصات دورية، مثل فحص المستضد البروستاتي الخاص (PSA) وفحوصات التصوير. الخلاصة تتضمن أمراض المسالك البولية الشائعة التهابات المسالك البولية، حصوات الكلى، تضخم البروستاتا، وسرطان الكلى والمثانة. من المهم التعرف على الأعراض والتوجه إلى الطبيب لتشخيص الحالة في وقت مبكر، مما يسهم في تحسين نتائج العلاج وجودة الحياة. العلاقة بين أمراض المسالك البولية وأمراض السكري تُعتبر العلاقة بين أمراض المسالك البولية وأمراض السكري من الجوانب الهامة التي تستحق الدراسة، حيث يؤثر السكري بشكل كبير على صحة الكلى والجهاز البولي بشكل عام. فيما يلي نظرة على تأثير السكري على صحة الكلى وأعراض اعتلال الكلى السكري. 1. تأثير السكري على صحة الكلى زيادة خطر الإصابة بأمراض الكلى: مرض السكري هو أحد العوامل الرئيسية المساهمة في تطور أمراض الكلى. الأفراد المصابون بالسكري لديهم خطر متزايد للإصابة باعتلال الكلى. ارتفاع مستويات السكر في الدم: مستويات السكر المرتفعة تؤدي إلى تلف الأوعية الدموية الصغيرة في الكلى، مما يؤثر سلبًا على قدرتها على تصفية الفضلات والسوائل. تأثير الالتهابات: مرض السكري يعزز من الاستجابة الالتهابية في الجسم، مما يمكن أن يزيد من الضرر الذي يلحق بالكلى ويؤدي إلى تفاقم حالة اعتلال الكلى. زيادة ضغط الدم: السكري يمكن أن يتسبب في ارتفاع ضغط الدم، مما يزيد من العبء على الكلى ويساهم في تدهور وظائفها. 2. اعتلال الكلى السكري وأعراضه اعتلال الكلى السكري هو حالة تصيب الكلى نتيجة لمضاعفات مرض السكري. يمكن أن تتطور الأعراض بشكل تدريجي، وغالبًا ما لا تظهر حتى تتفاقم الحالة. تشمل الأعراض: تغييرات في البول: المريض قد يشعر بزيادة أو نقصان في كمية البول، أو يلاحظ ظهور دم في البول، أو تغير في لون البول. تورم: يمكن أن يحدث تورم في الساقين والقدمين نتيجة احتباس السوائل، وهو من العلامات الشائعة لتدهور وظائف الكلى. ارتفاع ضغط الدم: يمكن أن يرتفع ضغط الدم بشكل ملحوظ، مما يتطلب مراقبة دقيقة. أعراض أخرى: قد تشمل التعب، والشعور العام بالضعف، وفقدان الشهية، والغثيان. الخلاصة تؤثر أمراض السكري بشكل كبير على صحة الكلى، مما يزيد من خطر الإصابة بأمراض المسالك البولية. من خلال مراقبة مستويات السكر في الدم والفحص الدوري لوظائف الكلى، يمكن تقليل المخاطر وتحسين النتائج الصحية للأفراد المصابين بالسكري. ارتفاع الضغط الدموي وأمراض المسالك البولية ارتفاع ضغط الدم يُعتبر من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على صحة الكلى
أفضل طبيب لعلاج التهابات المسالك البولية وحصوات الكلى قراءة المزيد »